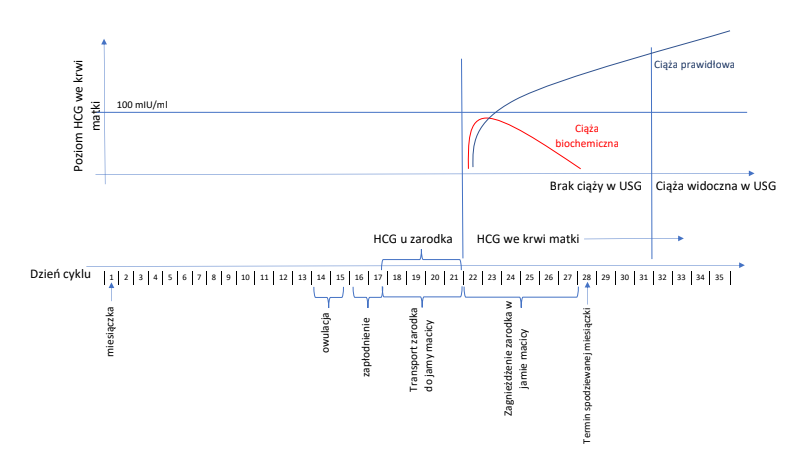
Aby odpowiedzieć na to pytanie, muszę wyjaśnić, jak przebiega proces zapłodnienia. W naturalnym procesie zapłodnienia komórka jajowa łączy się z plemnikiem w jajowodzie, a następnie przesuwana jest dzięki aparatowi rzęskowemu jajowodu w kierunku macicy. W tym czasie połączone gamety intensywnie się dzielą, przechodząc w kolejne stadia rozwoju zarodka. Gdy dotrą do jamy macicy i zbliżą się do błony śluzowej, powstająca ciąża jest już na etapie rozwoju blastocysty i już na tym etapie wydziela kluczowy dla wczesnej ciąży hormon βHCG, choć fakt ten może być niekiedy niezauważalny w badaniu krwi matki. Jest to mniej więcej 5-7 dzień po zapłodnieniu. To właśnie między innymi dzięki βHCG wydzielanemu przez zarodek w jamie macicy rozpoczyna się proces implantacji – czyli zagnieżdżenia dzielących się komórek w przygotowanej błonie śluzowej. To kolejny ważny moment dla przyszłej ciąży. Jeśli przebiegnie prawidłowo poziom βHCG w krwiobiegu kobiety zaczyna rosnąć i przy pomocy ultra czułych testów możemy go już wykryć. W kolejnych stadiach rozwoju ciąży komórki przechodzą skomplikowany proces, który ma na celu zagnieżdżenie zarodka i rozwój przyszłego łożyska.
Ciąża biochemiczna może być etapem każdej ciąży, nawet tej prawidłowej i oznacza pojawienie się βHCG w krwiobiegu matki.
Jeśli ciąża zatrzyma się na etapie zagnieżdżania w jamie macicy, wzrost βHCG będzie niewielki i krótkotrwały - takie nieprawidłowe zakończenie ciąży przyjęto umownie jako ciążę biochemiczną. Dokładna częstość występowania tak wczesnych poronień nie jest znana, gdyż zdecydowana większość kobiet nie bada co miesiąc poziomu βHCG. Według różnych badań szacuje się ją na około 1/3 wszystkich zapłodnionych komórek jajowych. Jeśli dołączymy do tego utratę zarodków przed implantacją (
czym jest implantacja?), łącznie około 50% wszystkich ciąż zakończy się niepowodzeniem zanim pojawią się one w USG. Po dodaniu odsetka poronień ciąż klinicznych, czyli takich które zobaczyliśmy w USG okazuje się. że tylko około 30% zapłodnionych komórek jajowych kończy się porodem zdrowego dziecka. To daje nam obraz jak trudno jest uzyskać ciążę prawidłową. Dla pocieszenia, odsetek poronień po około 8 tyg ciąży, z widoczną już akcją serca płodu wynosi jedynie 2-3%.
Jakie mogą być przyczyny występowania ciąż biochemicznych? Czy istnieje zależność między wiekiem kobiet a częstością występowania ciąż biochemicznych?
Niestety do tej pory nie stworzono listy przyczyn dotyczących ciąży biochemicznej. Zważywszy na fakt, że ciąża biochemiczna jest jednym z rodzajów wczesnej utraty ciąży, przyczyny mogą być identyczne jak w przypadku
innych poronień. Wiek jest jedną z nich. Wraz z wiekiem kobiety i mężczyzny rośnie prawdopodobieństwo nieprawidłowości genetycznych komórek płciowych. Ma to bezpośredni wpływ na częstość występowania zaburzeń genetycznych zarodka, a zatem jego funkcji i budowy, które uniemożliwiają dalszy rozwój ciąży (na różnym etapie jej rozwoju). Na uwagę zasługuje fakt, że przyczyny genetyczne są najczęstszą przyczyną poronień – ponad 60% zarodków ciąż poronionych ma zaburzenia materiału genetycznego komórek.
Wśród innych przyczyn możemy wymienić:
- wrodzone wady anatomiczne narządu rodnego, które mogą przyspieszać lub opóźniać transport zarodka przez jajowód lub utrudniać zagnieżdżenie zarodka w prawidłowym miejscu w macicy.
- nabyte wady narządu rodnego – takie jak mięśniaki, polipy, zrosty itp.
- zaburzenia hormonalne: między innymi tarczycy, niedomoga fazy lutealnej, cukrzyca itp.
- zaburzenia immunologiczne (związane z układem odpornościowym), jak na przykład zespół antyfosfolipidowy,
- trombofilie (choroby układu krwionośnego).
Ciąża biochemiczna objawy - jak właściwie objawia się ciąża biochemiczna? Czy pierwsze objawy są podobne, jak przy zdrowej ciąży? Czy jednak kobieta może już na początku zauważyć/zaobserwować, że coś jest nie tak?
W przeciwieństwie do ciąży klinicznej, ciąża biochemiczna nie ma żadnych objawów. Istotą rozróżnienia tych dwóch przypadków jest fakt, że ciąża biochemiczna występuje przed pojawieniem się jakichkolwiek objawów, nie powoduje przesunięcia miesiączki, a jedyną informacją o ciąży jest niewielki wzrost, a następnie spadek βHCG odnotowany we krwi kobiety. Z tego powodu kobieta nie może przewidzieć lub zaobserwować, że doszło do poronienia ciąży na bardzo wczesnym etapie, jakim jest ciąża biochemiczna.
Jak diagnozuje się ciążę biochemiczną? Czy podczas standardowego badania USG? Czy po takiej diagnozie, należy wykonać jakieś dodatkowe badania?
Ciąża biochemiczna może być zdiagnozowana jedynie na podstawie ultra czułych testów ciążowych wykonywanych z krwi. W literaturze możemy znaleźć wiele różnic dotyczących poziomu βHCG we krwi mających na celu rozpoznanie tej jednostki, jednak za górną granicę uznano 100mIU/ml. Na tym etapie nie odnotujemy żadnych zwiastunów ciąży w USG lub innych badaniach obrazowych. Najczęściej dowiadujemy się o tym u par poddanych procedurom rozrodu wspomaganego. W celu intensywnego monitoringu, mającego na celu ewentualną modyfikację leczenia, wykonuje się w tych przypadkach bardzo wczesne testy ciążowe, które niejednokrotnie odnotowują początkowy, niewielki wzrost βHCG. W przypadku ciąż naturalnych testy te wykonywane są dopiero kilka dni po spodziewanej miesiączce, a więc w okresie 30-35 dnia cyklu, gdzie poziomy βHCG są znacznie wyższe (sprawdź,
czy Twój przyrost hormonu βHCG jest prawidłowy), a w dobrej klasy USG możemy już uwidocznić kilkumilimetrowy pęcherzyk ciążowy.
Jeśli zostanie odnotowany wzrost βHCG we krwi surowiczej zazwyczaj zaleca się jego powtórzenie po około 48 godzinach. Jeśli obserwuje się dalszy wzrost tego białka ( zazwyczaj 2 krotny) w kolejnych badaniach i towarzyszy temu wzrost progesteronu możemy mówić o prawidłowym rozwoju ciąży. Od momentu pojawienia się βHCG do momentu uwidocznienia ciąży w USG mówimy o ciąży o nieznanej lokalizacji (z ang. PUL). W tym czasie musimy obserwować pacjentkę pod kątem rozwoju ciąży w nieprawidłowych lokalizacjach (jajowód, róg macicy, szyjka macicy itp.). W przypadku rozpoznania ciąży biochemicznej, w postaci szybkiego spadku βHCG, celem dalszego postępowania jest upewnienie się że poziom ten spadł do zera.
Szczegółowe badania i czas ich wykonywania powinien zlecić lekarz opiekujący się pacjentką. Diagnostyka „na własną rękę” oraz „konsultacje z dr Google” wielokrotnie prowadzą do błędów i dezinterpretacji wyników przez pacjentki, co rodzi tylko strach i stres z nim związany, który nie działa korzystnie we wczesnym etapie rozwoju zarodka.
Czy u kobiety, która przeszła ciążę biochemiczną, poronienie biochemiczne istnieje większe ryzyko, że kolejna ciąża może zakończyć się poronieniem? Czy nie ma takiego związku?
Niestety nie posiadamy jednoznacznych danych dotyczących nawrotów ciąż biochemicznych. Na podstawie danych z poronień nawracających wiemy, że wraz ze zwiększoną ilością poronień znacząco rośnie szansa na kolejne niepowodzenie. Nie wiadomo czy w prosty sposób możemy to przełożyć na ciążę biochemiczną i poronienie biochemiczne. Według licznych publikacji, dotyczących głównie procedury in vitro, pojawienie się dodatnich poziomów βHCG, nawet krótkotrwałych, zwiększało szansę na powodzenie w kolejnych próbach w stosunku do grupy pacjentek, u których po transferze nie wykazano żadnych efektów.
Czy istnieje jakikolwiek sposób, aby zmniejszyć ryzyko wystąpienia ciąży biochemicznej? Czy obecnie w ogóle nie mamy na to wpływu?
Zważywszy na fakt, że najczęstszą przyczyną poronień są zaburzenia genetyczne, w większości przypadków nie mamy wpływu na losy ciąży i nie możemy zmniejszyć ryzyka jej wczesnej utraty. Jednak na pozostałe przyczyny poronień mamy wpływ. Podejmując ich diagnostykę ,a następnie leczenie możemy zmniejszyć ryzyko wystąpienia wczesnego poronienia lub ciąży biochemicznej.
Wystąpienie ciąży biochemicznej możemy jednak postrzegać także w pozytywnym aspekcie. U par długo starających się o dziecko, obecność ciąży biochemicznej świadczy o tym, że doszło do zapłodnienia, a więc w pewnym sensie jest to sukces, po którym statystycznie rośnie szansa na powodzenia w przyszłości. Być może kolejnym razem ciąża zakończy się powodzeniem!